
胚胎植 入 前 遗 传 学 检 测 (preimplantationgenetic testing,PGT)技术的发展逐步应用于单基因病、染色体病等遗传性疾病的预防,为高龄和反复流产等患者带来了希望。
第三代试管的朋友们,是不是在你们的胚胎检测结果中看到过嵌合体这种情况呢?嵌合体胚胎到底是怎么回事?能不能移植呢?好孕天使搜集了相关嵌合体胚胎相关数据,对以上问题进行了回答。
胚胎植入前染色体非整倍体检测(PGT)是指在体外受精过程中,在胚胎发育5-7天形成囊胚后进行胚胎活检。常见的三种胚胎筛查结果如下:
正常胚胎:是指染色体数目或拷贝数在检测范围内正常的胚胎。可以进行移植使用。
异常胚胎:指染色体的数目或拷贝数发生的异常的胚胎,这类胚胎活产率极低,且流产风险高,所以一般不建议移植使用。
除上述两种情况外,胚胎的检测结果还存在着一个巨大的灰色区域:嵌合体胚胎(Mosaicism):
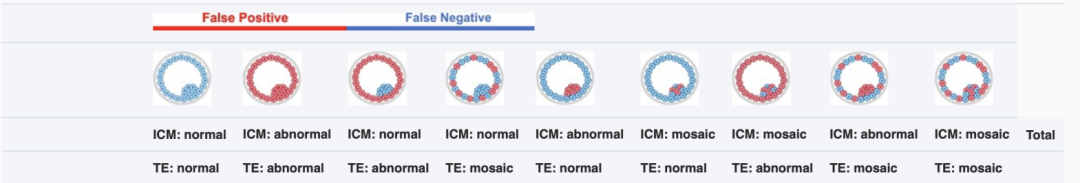
在受精卵早期分裂过程中,可能会产生染色体结构异常或其他类型的遗传变异,这些变异可能会被修复或者淘汰掉,也有可能稳定存在于部分细胞中,最终可能形成嵌合体胚胎。根据嵌合体细胞所在位置,囊胚时期可能形成各种各样的嵌合体,如下图所示:
那么问题来了!
嵌合体胚胎到底能不能移植?
嵌合体胚胎有没有可能发育为健康的宝宝?
根据嵌合程度不同,嵌合体胚胎分为高嵌合(嵌合度大于等于50%)和低嵌合(嵌合度小于50%);
临床中常见的嵌合类型有三种
嵌合的片段越大,涉及的染色体数量越多,临床结局越差。目前很多研究认为相对于整倍体胚胎,嵌合胚胎的不良妊娠结局风险增加,同时流产风险增加,种植潜能显著下降,但不是为零,仍然有少量受累的胚胎可以成功妊娠,获得健康的宝宝。
国内某生殖中心针对嵌合体胚胎移植结果进行研究,研究组通过25个嵌合体胚胎移植周期(其中包括14个PGT移植周期和11个PGT⁃SR移植周期。移植后共12个周期获得临床妊娠,总体临床妊娠率为48.00%(12/25)。
最终12个嵌合体胚胎移植周期中10例患者获得临床妊娠且健康活产,1 例早期流产(胚胎染色体正常),1 例孕中期引产,暂无严重的不良临床结局发生。
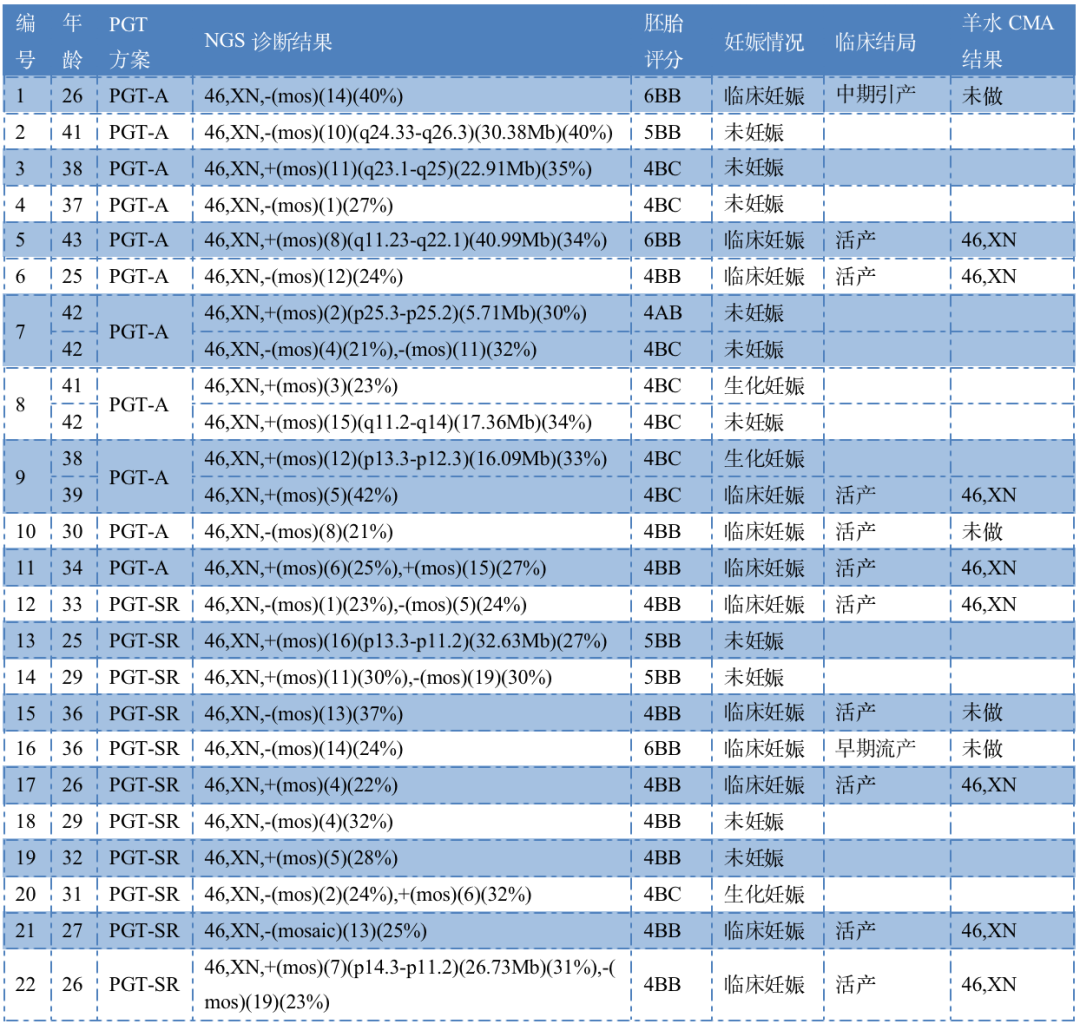
胚胎嵌合情况涵盖从20%(较低风险)到80%(较高风险)的不同比例。嵌合比例越高,嵌合类型越复杂,妊娠失败、流产及出生缺陷概率越高。
根据上述实验数据:嵌合体胚胎临床妊娠率(48%)低于移植整倍体的胚胎,说明与整倍体胚胎相比嵌合体胚胎发育潜能一定程度上降低。
但仍有相当一部分染色体为嵌合体的胚胎移植后能临床妊娠,且产前诊断中显示胎儿染色体拷贝数均正常,并最终获得健康活产胎儿。
当胚胎的嵌合体比例小于20%
可咨询医生建议后考虑移植胚胎
超过嵌合体的范畴,不建议移植
上面提到的三种嵌合类型中(整条染色体嵌合、片段嵌合、复杂嵌合),整条染色体嵌合类型的移植风险最低。
(整条染色体嵌合类型里优先考虑整倍体/单倍体嵌合型胚胎(性染色体单体嵌合除外,45,X/46,XN),因为常染色体单倍体胚胎一般发育下去的可能性小,发生出生缺陷的风险低)
某些三倍体胚胎可能会产生发育迟缓或认知障碍的活产,发生出生缺陷的风险高,不建议移植。
例如:
14、15三倍体嵌合体胚胎存在单亲二倍体可能,不建议移植;
7、16三倍体嵌合体胚胎存在宫内生长发育迟滞可能,不建议移植;
13、18、21三倍体嵌合体胚胎存在三体综合征活产可能,不建议移植。
复杂嵌合胚胎更容易发生早期胎停,且进行“自我纠正”的难度很大,发生出生缺陷的可能很高。所以,对于复杂嵌合胚胎不建议移植。

迄今为止,关于嵌合体胚胎移植后妊娠数据还为数不多,但现有的临床研究初步提示嵌合体胚胎移植的临床结局可能一定程度上是安全可控的;移植的嵌合体胚胎的临床结局主要为妊娠失败,流产或健康活产;产前一定要进行诊断随访羊膜穿刺术均显示为正常的整倍体胎儿;研究报告中所有存活的胎儿都是健康的,没有染色体综合征的症状;暂未出现其它严重不良妊娠结局。
这些积极的临床研究结果使得“嵌合体胚胎能作为移植的一个可选项”这种观点逐渐被生殖临床医师所接受。
综上所述,在PGT周期中被诊断为嵌合体的胚胎移植后有可能临床妊娠并活产健康的子代,有一定的临床利用价值,可作为移植的可选项。
一般情况下,嵌合的比例越大,移植后发生妊娠失败的概率就越高,孩子出生后出现先天性缺陷或病症的概率也会越高,且健康问题的严重程度也越严重。
无论如何,患者应在移植前接受全面的遗传咨询,并建议移植后做羊水穿刺进行产前诊断。能继续促排的情况下,尽可能的移植染色体正常的胚胎。除非你不能再促排,没有机会再有胚胎,只能移植嵌合体胚胎。
随着科技的发展,未来有望对嵌合体胚胎进行更精准的检测与更全面的植入指导,避免胚胎浪费,让检测周期中,无整倍体胚胎可用,但又不能或不愿进行另一周期治疗的患者可以有更多移植机会。


































